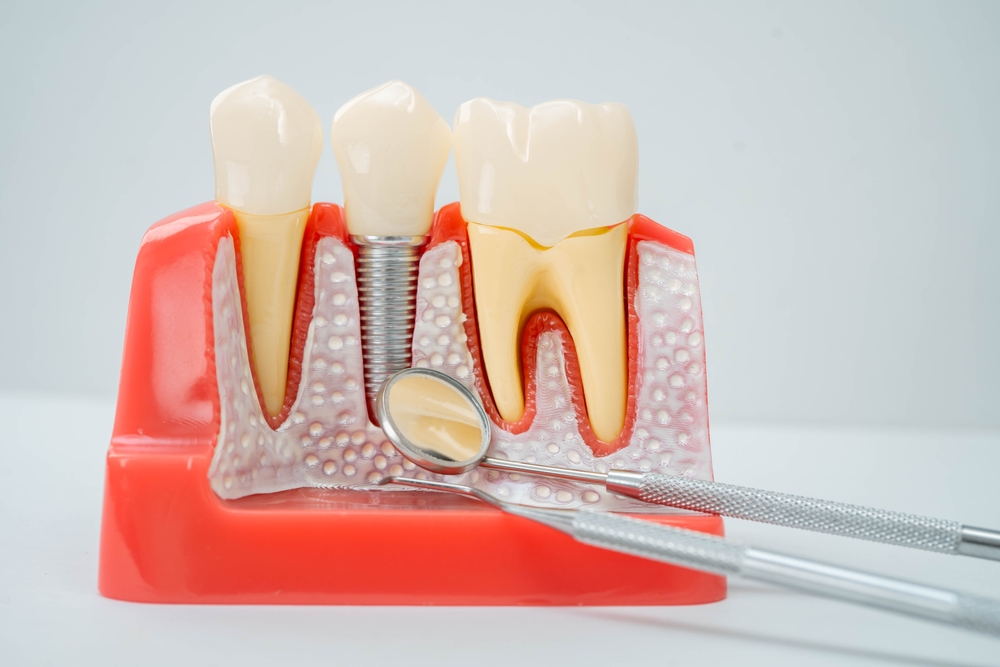
Czym różni się zapalenie dziąseł od periimplantitis?
Zapalenie dziąseł dotyczy naturalnych zębów i nie powoduje utraty kości, a periimplantitis obejmuje tkanki wokół implantu i wiąże się z zanikiem kości.
Zapalenie dziąseł to odwracalne zapalenie tkanek miękkich przy zębach. Periimplantitis dotyczy tkanek wokół implantu i obejmuje także kość. Warto odróżnić jeszcze mucositis, czyli zapalenie błony śluzowej wokół implantu bez utraty kości. To stadium często udaje się cofnąć. W periimplantitis ubytek kości jest kluczowym kryterium. Dlatego porównuje się aktualne zdjęcia RTG z obrazem wyjściowym po osadzeniu pracy protetycznej.
Jakie dolegliwości jamy ustnej powinny zaniepokoić?
Niepokoi uporczywe krwawienie, wysięk ropny, ból przy nagryzaniu oraz odsłonięte gwinty implantu.
- krwawienie z dziąsła przy implancie podczas szczotkowania lub nitkowania
- obrzęk, zaczerwienienie, tkliwość uciskowa
- wysięk ropny lub nieprzyjemny smak przy ucisku
- ból przy nagryzaniu lub uczucie „wyższego” zgryzu
- odsłonięte gwinty lub cofnięte dziąsło
- nieświeży oddech, który utrzymuje się mimo higieny
- Ruchomość nadbudowy protetycznej lub ruchomość implantu; ruchomość nadbudowy częściej wynika z poluzowania łącznika lub śruby, natomiast ruchomość implantu sugeruje utratę integracji i wymaga natychmiastowej oceny klinicznej.
Kiedy umówić się do stomatologa przy niepokojących objawach?
Najlepiej jak najszybciej, a przy wysięku, bólu lub ruchomości pilnie.
Nie warto czekać, aż objawy miną same. Szybka wizyta pozwala ograniczyć stan zapalny i ochronić kość. Pilnej oceny wymagają wysięk ropny, narastający ból, gorączka, ruchomość, nagłe pogorszenie estetyki lub odsłonięte gwinty. Osoby z przebytą chorobą przyzębia, cukrzycą lub palące papierosy powinny działać szczególnie szybko.
Jakie badania potwierdzają zapalenie okołowszczepowe?
Rozpoznanie opiera się na delikatnym sondowaniu oraz zdjęciach RTG porównanych z obrazem wyjściowym.
Lekarz ocenia krwawienie przy sondowaniu i głębokość kieszonek wokół implantu. Sprawdza obecność wysięku, ruchomość oraz higienę. Wykonuje zdjęcie wewnątrzustne i porównuje z wcześniejszym, aby ocenić zanik kości. Tomografia CBCT bywa potrzebna przy rozległych ubytkach lub planowaniu zabiegu. Analizuje się też pracę protetyczną pod kątem nadmiaru cementu, dostępności do czyszczenia i kontaktów zgryzowych.
Jakie są dostępne metody leczenia we wczesnym stadium?
Najpierw stosuje się profesjonalną higienizację i dekontaminację powierzchni implantu oraz korekty protetyczne i czynników ryzyka.
Podstawą jest mechaniczne oczyszczanie biofilmu specjalnymi narzędziami oraz piaskowanie proszkami o drobnej granulacji. Stosuje się płukanki antyseptyczne i miejscowe preparaty przeciwbakteryjne. Usuwa się nadmiar cementu i modyfikuje kształt korony, aby ułatwić domową higienę. W razie przeciążeń wykonuje się korektę zgryzu. Kluczowe są instruktaż i dobór szczoteczek międzyzębowych. W naszej klinice łączymy higienizację, periodontologię i implantologię, aby skutecznie zatrzymać stan zapalny na wczesnym etapie.
Czy można zatrzymać postęp bez ingerencji chirurgicznej?
W wielu przypadkach tak, szczególnie przy mucositis lub wczesnej periimplantitis i dobrej kontroli płytki.
Skuteczność terapii nienacinkowej rośnie, gdy szybko usunie się płytkę i czynniki miejscowe, poprawi higienę domową oraz skoryguje przeciążenia. Jeśli zanik kości jest umiarkowany lub zaawansowany, często potrzebne są zabiegi chirurgiczne regeneracyjne lub resekcyjne. Dzięki współpracy periodontologów, chirurgów i protetyków można zaplanować leczenie etapowe i dopasowane do warunków kostnych.
Co zrobić od razu po zauważeniu pierwszych objawów?
Zwiększ dokładność higieny wokół implantu i zarezerwuj wizytę w krótkim terminie.
Wyczyść delikatnie okolice implantu miękką szczoteczką. Dodaj szczoteczki międzyzębowe o dobranym rozmiarze. Rozważ płukankę antyseptyczną przez kilka dni. Unikaj wykałaczek i wciskania włókien w kieszenie. Nie próbuj samodzielnie odkręcać nadbudowy. Ogranicz palenie i słodkie przekąski. Jeśli pojawi się ból, sięgnij po sprawdzone środki przeciwbólowe dostępne bez recepty. Najważniejsze jest szybkie badanie stomatologiczne i ustalenie planu leczenia.
Podsumowanie
Wczesne rozpoznanie i działanie dają realną szansę na zatrzymanie stanu zapalnego i ochronę implantu. Regularna profilaktyka, właściwa higiena oraz kontrole u doświadczonego zespołu to najprostsza droga do stabilnego, zdrowego implantu przez lata.
Informacje w artykule mają charakter informacyjny i nie zastępują konsultacji medycznej. Każdy plan leczenia jest indywidualny; przed zabiegiem konieczne jest omówienie korzyści i ryzyk oraz uzyskanie świadomej zgody.
Umów wizytę kontrolną, aby ocenić stan implantu i wdrożyć spersonalizowane leczenie!